|
Để chứng minh vai trò của YHGĐ đem lại kết cục sức khỏe tốt hơn, cần phải chứng minh 2 vấn đề sau:
- Những quốc gia có mạng lưới bác sĩ gia đình hoạt động hiệu quả thì có sức khỏe tốt hơn.
- Người dân được bác sĩ gia đình chăm sóc thì có sức khỏe tốt hơn.
2.1.1. Kết cục sức khỏe và sự phân bố của mạng lưới bác sĩ gia đình
Vào cuối những năm 1970, Vương quốc Hồi giáo Oman có rất ít các chuyên gia y tế. Người dân phải đi ít nhất 4 ngày để đến được bệnh viện, khi đến bệnh viện thì phải chờ đợi hàng trăm bệnh nhân mới tới lượt khám. Điều này đã không còn khi Oman đầu tư phát triển mạng lưới y tế cơ sở rộng khắp trên toàn quốc. Vào năm 2006, Vương quốc này đã có hơn 180 cơ sở y tế quận huyện với hơn 5000 nhân viên y tế chăm sóc sức khỏe cho hơn 2,2 triệu dân với phạm vi bảo hiểm được mở rộng cho cả người nước ngoài. Kết quả đã có hơn 98% trẻ được tiêm chủng đầy đủ, tuổi thọ trung bình vào cuối những năm 1970 dưới 60 tuổi đã tăng lên trên 74 tuổi vào năm 2006. Thêm vào đó là tỉ lệ tử vong ở trẻ dưới 5 tuổi giảm đến 94% [18],[11].
Tương tự, nhiều quốc gia khác trên thế giới như Bồ Đào Nha, Chi-lê, Malaysia, Thái Lan; sau khi được chú trọng phát triển mạng lưới bác sĩ gia đình rộng khắp trong dân chúng thì tỉ lệ tử vong ở trẻ dưới 5 tuổi ở năm 2006 đã giảm ít nhất 80% so với năm 1975 (biểu đồ).
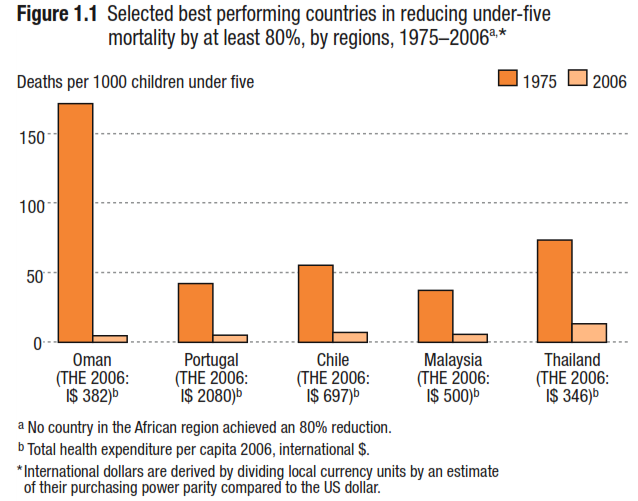
Biểu đồ 1: Tỉ lệ tử vong ở trẻ dưới 5 tuổi năm 1975 so với năm 2006 tại các nước (Trích từ Primary Health Care - Now More Than Ever – 2008)
Tại Bồ Đào Nha, nhận ra vai trò của YHGĐ vào năm 1976, thể hiện trong hiến pháp của nước này sau cuộc cách mạng dân chủ, chính phủ đã dùng áp lực chính trị để giảm sự bất bình đẳng y tế lớn trong nước bằng việc tạo ra một hệ thống y tế quốc gia được tài trợ bởi thuế, đồng thời bổ sung chương trình bảo hiểm y tế công cộng và tư nhân. Nhờ nỗ lực này mà từ năm 1960 đến năm 2008, tuổi thọ trung bình đã tăng 9,2 năm; thu nhập bình quân đầu người tăng gấp đôi; đặc biệt là tỉ lệ tử vong chu sinh giảm 71%; tỉ lệ tử vong nhũ nhi giảm 86%; tỉ lệ tử vong mẹ giảm đến 96% (biểu đồ).
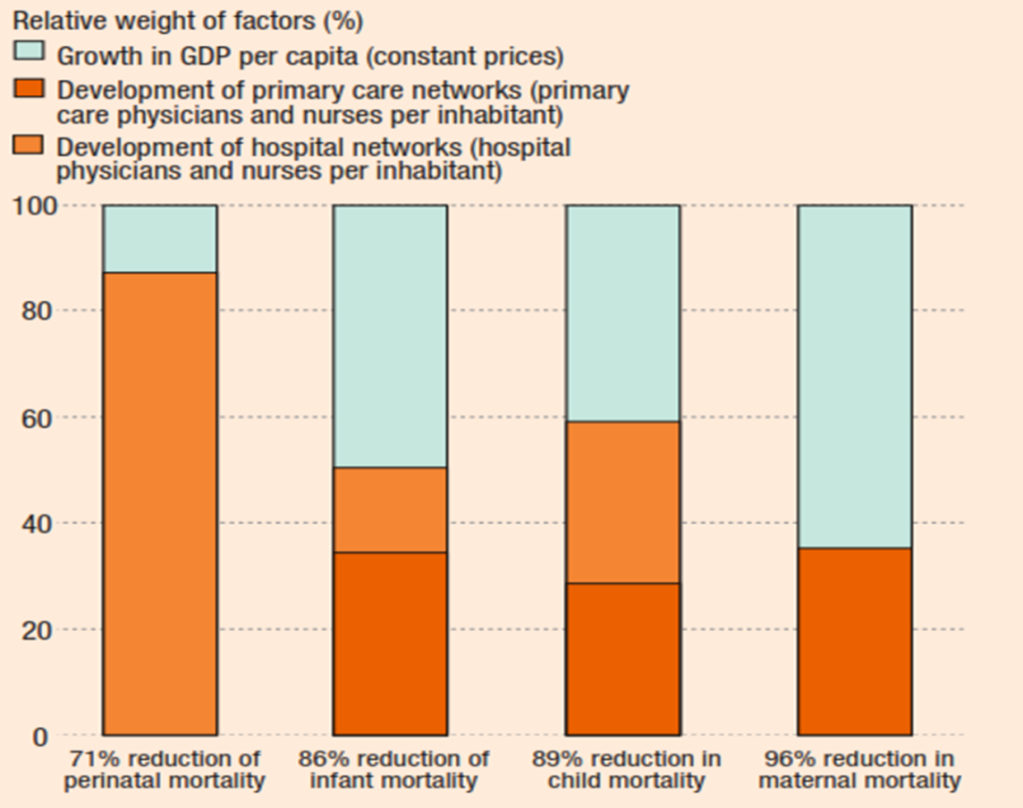
Biểu đồ 2: Phần trăm vai trò đóng góp của 3 yếu tố: GDP, “Đầu tư phát triển mạng lưới chăm sóc ban đầu”, “Đầu tư phát triển mạng lưới bệnh viện” liên quan đến mức độ giảm tỉ lệ tử vong năm 1960 so với năm 2008 tại Bồ Đào Nha (Trích từ Primary Health Care - Now More Than Ever – 2008)
Từ 1996 – 2000, tại Indonesia có sự thay đổi trong đầu tư chi phí cho chăm sóc ban đầu và cho bệnh viện, nhà nước chú trọng đầu tư cho mạng lưới bệnh viện và không chú trọng đầu tư cho chăm sóc ban đầu. Kết quả là khi chi phí cho chăm sóc ban đầu càng cao thì tỉ lệ tử vong nhũ nhi càng giảm; ngược lại, chi phí cho bệnh viện càng cao thì tỉ lệ tử vong nhũ nhi càng tăng (biểu đồ) [17].
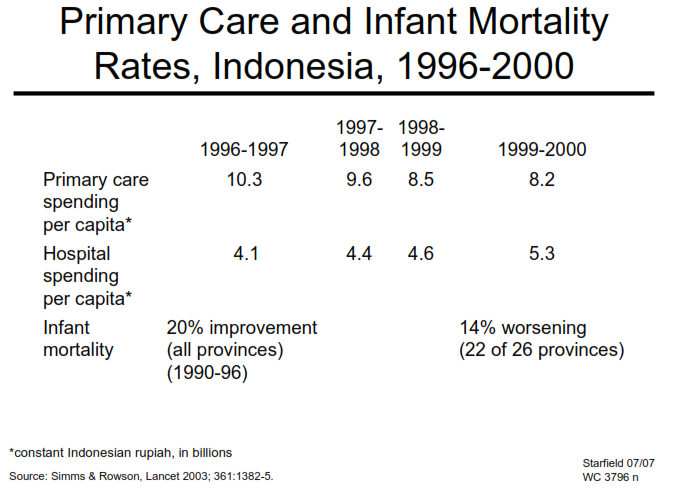
Biểu đồ 3: Tỉ lệ tử vong trẻ em ở Indonesia năm 1996 so với năm 2000 theo mức độ đầu tư cho mạng lưới chăm sóc ban đầu và mạng lưới bệnh viện
Nghiên cứu của tác giả Shi và cộng sự về “Mối liên quan giữa chăm sóc ban đầu, sự bất bình đẳng trong thu nhập và tỉ lệ tử vong ở Mỹ từ năm 1980 đến 1995”, một nghiên cứu cắt ngang tại 4 mốc thời gian (1980, 1985, 1990, 1995), kết cục chính là “tử vong do mọi nguyên nhân trên 100.000 dân” ở 50 tiểu bang Mỹ ở 4 mốc thời gian trên và được chuẩn hóa theo tuổi. Kết quả cho thấy, tăng 1 bác sĩ gia đình/10.000 dân giúp làm giảm 35 ca tử vong/100.000 dân; ngược lại tăng 1 bác sĩ chuyên khoa/10.000 dân lại làm tăng 15 ca tử vong/100.000 dân. Và Tăng 1 Bác sĩ chăm sóc ban đầu/10.000 dân làm tăng 0,67 năm sống còn (t=3,531; p<0,001) [16].
Tại Anh, tác giả Gulliford chứng minh, ở những vùng có phân bố mạng lưới bác sĩ gia đình thì tỉ lệ tử vong do mọi nguyên nhân trong độ tuổi từ 15 đến 64 tuổi thấp hơn. Và khi gia tăng 1 bác sĩ gia đình/10.000 dân giúp làm giảm 6% tỉ lệ tử vong [4].
Tác giả Shi cũng cho thấy: Số lượng bác sĩ gia đình/10.000 dân càng tăng thì tuổi thọ cũng ngày càng tăng (biểu đồ)
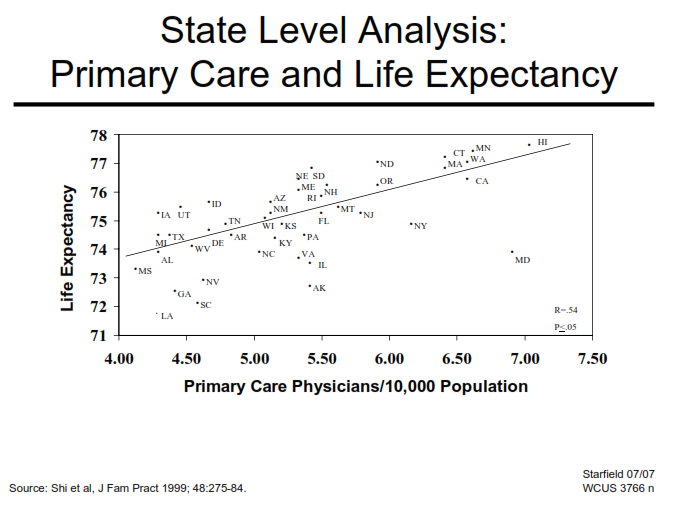
Biểu đồ 4: Mối liên quan giữa số lượng bác sĩ gia đình/10.000 dân và tuổi thọ
Tại Canada, tác giả Roos kết luận bệnh nhân sau khi phẫu thuật, nếu được bác sĩ gia đình chăm sóc sẽ có kết cục sức khỏe tốt hơn. Trường hợp xảy ra biến chứng sẽ được bác sĩ gia đình gửi lên bác sĩ chuyên khoa cũng có kết cục sức khỏe tốt hơn trường hợp bệnh nhân tự đến gặp bác sĩ chuyên khoa [13].
Vào giữa những năm 1980, Tây Ban Nha đã thực hiện một chương trình quốc gia, phát triển các trung tâm chăm sóc sức khỏe ban đầu. Kết quả được đánh giá sau 10 năm thực hiện, tỷ lệ tử vong liên quan đến tăng huyết áp và đột qụi giảm nhiều nhất. Đồng thời tỉ lệ tử vong do ung thư phổi cũng giảm đáng kể [19].
Cuối cùng, chúng ta nên nói đến đất nước Cuba và Costa Rica, nơi mà mạng lưới chăm sóc ban đầu hoạt động hiệu quả nhất, làm giảm tỉ lệ tử vong nhũ nhi nhiều nhất so với các nước khác ở Châu Mỹ La Tinh. Ở Cuba, tỷ lệ tử vong trẻ nhũ nhi đang ngang bằng với Mỹ [9], [12].
Tại Costa Rica, sau khi được đầu tư nghiêm túc mạng lưới bác sĩ gia đình thì vào năm 1985, tuổi thọ trung bình của Costa Rica đã đạt 74 năm, và tỷ lệ tử vong nhũ nhi giảm từ 60 trên 1.000 ca sinh sống (năm 1970) xuống còn 19 trên 1.000 ca sinh sống. Những cải tiến trong chăm sóc sức khỏe ban đầu, ước tính đã giảm tỷ lệ tử vong trẻ nhũ nhi từ 40% đến 75% tùy thuộc vào các nghiên cứu khác nhau [6], [8], [14].
Tóm lại, tác giả Barbara Starfield đã tổng hợp nhiều nghiên cứu và chứng minh được: chăm sóc ban đầu góp phần cải thiện kết cục sức khỏe, giảm tử vong do mọi nguyên nhân, tử vong do bệnh tim mạch, đột quị, ung thư, tử vong trẻ em, tỉ lệ trẻ nhẹ cân khi sanh và gia tăng thời gian sống còn [1].
2.1.2. Người dân được bác sĩ gia đình chăm sóc thì có sức khỏe tốt hơn
Vấn đề thứ hai cần phân tích là khả năng người bệnh được tiếp nhận dịch vụ chăm sóc ban đầu. Ở mỗi quốc gia cũng như mỗi vùng miền khác nhau của một quốc gia, không phải ai cũng được bác sĩ gia đình chăm sóc. Vì vậy ở đây sẽ phân tích kết cục sức khỏe ở người được bác sĩ gia đình chăm sóc và người không được bác sĩ gia đình chăm sóc.
Một cuộc khảo sát trên toàn nước Mỹ của tác giả Franks và cộng sự cho thấy, những người báo cáo được bác sĩ gia đình chăm sóc sức khỏe thì cảm thấy được quan tâm nhiều hơn và có tỉ lệ tử vong sau 5 năm thấp hơn những người được bác sĩ chuyên khoa chăm sóc (sau khi đã kiểm soát những khác biệt ban đầu về tình trạng sức khỏe, đặc điểm nhân khẩu học, tình trạng bảo hiểm y tế, nhận thức về sức khỏe, chẩn đoán bệnh ban đầu và tình trạng hút thuốc lá). Tác giả chứng minh bác sĩ gia đình giúp làm giảm 19% nguy cơ tử vong và giảm 33% giá thành chăm sóc [3].
Một phân tích về các trường hợp tử vong có thể phòng ngừa được ở trẻ em đã kết luận rằng, ước tính trong 90% trẻ em tử vong trên toàn thế giới thì có tới 63% trường hợp có thể đã được ngăn ngừa bằng cách thực hiện đầy đủ chăm sóc ban đầu. Các biện pháp can thiệp chăm sóc ban đầu bao gồm chăm sóc phối hợp giải quyết những vấn đề rất phổ biến của bệnh tiêu chảy, viêm phổi, sởi, sốt rét, HIV/AIDS, sinh non, uốn ván sơ sinh, và nhiễm trùng sơ sinh [7].
|







