|
Để xử trí kịp thời và quản lí hiệu quả tăng huyết áp tại cộng đồng, cán bộ y tế cơ sở cần thực hiện việc đánh giá người bệnh và đưa ra các quyết định phù hợp với từng người bệnh cụ thể theo trình tự dưới đây, đồng thời phải xử trí ban đầu nhanh và đúng cơn tăng huyết áp kịch phát.
2.1 Đánh giá mức độ tăng huyết áp
Đánh giá mức độ tăng huyết áp có ý nghĩa trong việc xác định nguy cơ tổng thể và đưa ra quyết định đã sử dụng thuốc điều trị ngay hay chưa.
|
Bảng 2. Phân độ tăng huyết áp
|
|
|
Phân độ huyết áp
|
HA tâm thu (mmHg)
|
HA tâm trương
|
|
Huyết áp tối ưu
|
< 120 và
|
< 80
|
|
Huyết áp bình thường
|
120 - 129 và/hoặc
|
80 – 84
|
|
Huyết áp bình thường cao
|
130 - 139 và/hoặc
|
85 – 89
|
|
Tăng huyết áp độ 1
|
140 -159 và/hoặc
|
90 – 99
|
|
Tăng huyết áp độ 2
|
160 -179 và/hoặc
|
100 -109
|
|
Tăng huyết áp độ 3
|
≥ 180 và/hoặc
|
≥ 110
|
|
Tăng huyết áp tâm thu đơn độc
|
≥ 140 và/hoặc
|
< 90
|
Không cùng mức phân độ thì lấy mức cao
2.2 Đánh giá tổn thương cơ quan đích (biến chứng)
Đánh giá tổn thương cơ quan đích có ý nghĩa trong việc xác định nguy cơ tổng thể và lựa chọn thuốc điều trị phù hợp nhất. Tổn thương cơ quan đích bao gồm:
- Bệnh tim: Tăng huyết áp làm tăng gánh cho tim.. Tim gắng sức để tống máu, dẫn đến suy tim trái. Xơ vữa mạch vành gây thiếu máu cục bộ cơ tim cấp tính (nhồi máu cơ tim) hoặc mạn tính (bệnh tim thiếu máu cục bộ). Tổn thương cơ tim và đường dẫn truyền do tăng huyết áp có thể gây loạn nhịp tim. Cơn tăng huyết áp kịch phát có thể gây phù phổi cấp.
- Bệnh não: đột quỵ thiếu máu não hoặc xuất huyết não, tai biến mạch não thoáng qua, bệnh não do tăng huyết áp ...
- Bệnh thận: Tổn thương các mao mạch cầu thận gây protein niệu, dần dần dẫn đến suy thận mạn (giảm mức lọc cầu thận, tăng urê -creatinin huyết thanh).
- Bệnh mắt: Tổn thương mạch máu võng mạc gây ra xuất huyết, xuất tiết võng mạc, phù gai thị gây giảm thị lực.
Nếu tuyến y tế cơ sở không đủ thiết bị để chẩn đoán biến chứng thì phải chuyển người bệnh lên tuyến trên để xác định tổn thương cơ quan đích.
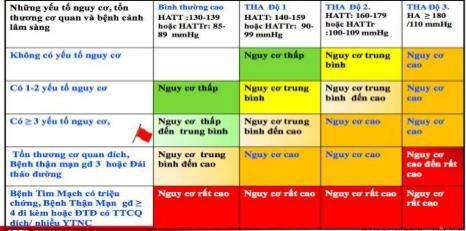
2.3 Đánh giá nguy cơ tổng thể
Đánh giá nguy cơ tổng thể có ý nghĩa trong việc đưa ra phác đồ điều trị. Nếu người bệnh có nguy cơ cao hoặc rất cao thì bắt buộc phải điều trị thuốc ngay. Nếu người bệnh có nguy cơ thấp và trung bình thì chưa cần điều trị thuốc ngay mà điều trị không dùng thuốc trong vài tuần đến vài tháng nếu không đưa được huyết áp về mục tiêu thì mới dùng thuốc.
Bảng 3. Đánh giá nguy cơ tổng thể
Xác định trị số huyết áp mục tiêu
Tất cả người bệnh tăng huyết áp cần được điều trị tích cực để đưa huyết áp về trị số huyết áp mục tiêu, cụ thể như sau:
1. Người từ 60 tuổi trở lên: huyết áp <150/90 mmHg
2. Người dưới 60 tuổi: huyết áp <140/90 mmHg
3. Người có bệnh đái tháo đường và/hoặc bệnh thận mạn với bất kỳ tuổi nào: huyết
áp <140/90 mmHg
2.5. Phác đồ điều trị tăng huyết áp
- Tất cả các trường hợp tăng huyết áp có nguy cơ cao (tăng huyết áp độ III, hoặc có từ 3 yếu tố nguy cơ tim mạch, hoặc có tổn thương cơ quan đích, hoặc có đái tháo đường, hoặc có bệnh tim mạch hoặc có bệnh thận): cần điều trị thuốc ngay kết hợp với chế độ ăn và luỵện tập.
- Các trường hợp còn lại thuộc nguy cơ thấp và nguy cơ trung bình: chưa điều trị thuốc ngay mà mà điều trị không dùng thuốc (chế độ ăn và luỵện tập) trong vài tuần đến vài tháng nếu không đưa được huyết áp về mục tiêu thì mới dùng thuốc.
Bảng 4. Phác đồ điều trị tăng huyết áp theo nguy cơ tổng thể
|
Yếu tố nguy cơ TM, biến chứng,
bệnh kèm theo
|
THA độ I
140-159/90-99
|
THA độ II
160-179/100-109
|
THA III
≥ 180/110
|
|
|
NGUY CƠ THẤP
|
NGUY CƠ TB
|
|
|
Không có
YTNCTM
|
Chế độ ăn, luỵện tập vài tháng, nếu HA không đạt mục
tiêu thì điều trị bằng thuốc
|
Chế độ ăn, luỵện tập vài tuần, nếu HA không đạt mục
tiêu thì điều trị thuốc
|
|
|
1 - 2 YTNCTM
kèm theo
|
NGUY CƠ TB ĐẾN CAO
Chế độ ăn và luỵện tập vài tuần, nếu HA không đạt mục tiêu thì dùng thuốc
|
NGUY CƠ CAO
|
|
≥ 3 YTNCTM
kèm theo,hoặc có tổn thương cơ quan đích, hoặc có
đái tháo đường
|
NGUY CƠ CAO
Chế độ ăn, luỵện tập VÀ điều trị thuốc
ngay
|
Chế độ ăn, luỵện tập VÀ điều trị thuốc ngay
|
|
Có bệnh tim mạch hoặc bệnh thận mạn giai đoạn 4
|
NGUY CƠ RẤT CAO
Chế độ ăn, luỵện tập VÀ điều trị thuốc ngaYChế độ ăn và lu và điều trị bằng thuốc ngay
|
2.6 Một số thuốc hạ huyết áp tại tuyến y tế cơ sở
2.6.1. Điều trị bậc thang với các thuốc hạ áp cơ bản
|
Điều trị bậc thang
|
Chọn thuốc
|
Chỉ định
|
|
Bậc 1 (1 loại thuốc)
|
- Ức chế men chuyển (hoặc ức chế thụ thể AT1), hoặc
- Chẹn canxi, hoặc
- Lợi tiểu
|
Tăng huyết áp độ I
|
|
Bậc 2 (2 loại thuốc)
|
- Ức chế men chuyển (hoặc ức chế thụ thể AT1) + chẹn canxi, hoặc
- Ức chế men chuyển (hoặc
ức chế thụ thể AT1) + lợi tiểu
|
Tăng huyết áp độ I đã điều trị bậc I một tháng không đạt mục tiêu
Tăng huyết áp độ II-III
|
|
Bậc 3 (3 loại thuốc)
|
Ức chế men chuyển (hoặc ức
chế thụ thể AT1) + chẹn canxi + lợi tiểu
|
Đã điều trị bậc 2 một tháng không đạt mục tiêu
|
|
Bậc 4 (4 loại thuốc)
|
Chuyển chuyên khoa tim mạch
|
Đã điều trị bâc 3 không đạt mục
tiêu
|
2.6.2. Các nhóm thuốc hạ huyết áp và chỉ định bắt buộc của các nhóm thuốc
|
|
Lợi tiểu
|
Chẹn
kênh canxi
|
Ức chế
men
chuyển
|
Ức chế
thụ thể
AT1
|
Chẹn
bêta
|
Kháng aldosterone
|
|
Suy tim
|
X
|
|
X
|
X
|
X
|
X
|
|
Sau nhồi máu cơ tim
|
|
|
X
|
X
|
X
|
X
|
|
Bệnh động mạch vành
|
X
|
X
|
X
|
|
X
|
|
|
Đái tháo đường
|
|
|
X
|
X
|
|
|
|
Suy thận mạn
|
X
(lợi tiểu
quai)
|
|
X
|
X
|
|
|
2.6.3 Sơ đồ phối hợp thuốc
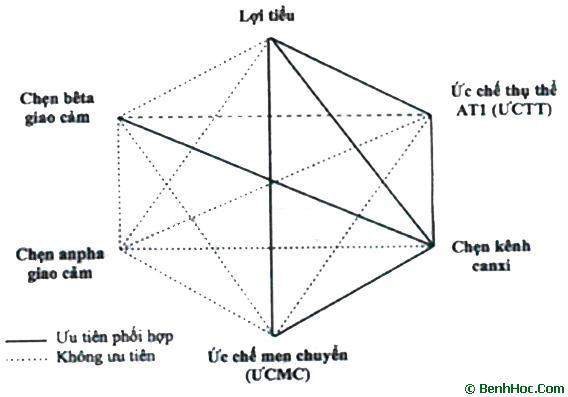
2.6.4 Chống chỉ định của một số thuốc
|
Nhóm thuốc
|
Chống chỉ định
|
|
Lợi tiểu thiazide
|
Bệnh gout
|
|
Ức chế men chuyển (ƯCMC)
|
Thai nghén, hẹp động mạch thận hai bên, kali máu
cao
|
|
Chẹn kênh canxi
|
Blốc nhĩ thất độ 2-3, suy tim
|
|
Chẹn bêta
|
Hen phế quản, bệnh phổi tắc nghẽn mạn tính, blốc nhĩ thất độ 2-3
|
2.7. Xử trí ban đầu cơn tăng huyết áp kịch phát
Được gọi là cơn tăng huyết áp kịch phát khi huyết áp tâm thu >180 mmHg hoặc/và huyết áp tâm trương >120 mmHg. Cơn tăng huyết áp kịch phát cần được xử trí ban đầu tại y tế cơ sở sau đó chuyển tuyến trên để điều trị tiếp.
Cơn tăng huyết áp kịch phát chia thành 2 loại:
- Cơn tăng huyết áp khẩn cấp: là cơn tăng huyết áp đang có biến chứng cấp tính tiến triển hoặc biến chứng sắp xảy ra (bệnh não do tăng huyết áp, đau thắt ngực, suy tim cấp, đái ít /vô niệu, mắt nhìn mờ…) nguy hiểm đến tính mạng ngay lập tức, cần điều trị khẩn cấp và phải nhập viện. Tình trạng khẩn cấp tăng huyết áp phụ thuộc vào tình trạng lâm sàng của người bệnh, không phụ thuộc vào mức độ tăng của chỉ số huyết áp. Người bệnh cần được dùng thuốc hạ áp tác dụng nhanh bằng các thuốc hạ áp ngậm dưới lưỡi hoặc tiêm. Mức độ hạ áp tùy thuộc vào loại biến chứng. Đa số các trường hợp chỉ nên hạ 10-25% giá trị huyết áp trung bình, trừ tiền sản giật và phình tách động mạch chủ thì cần phải hạ huyết áp về mức bình thường.
- Cơn tăng huyết áp cấp cứu: là cơn tăng huyết áp không có bằng chứng về các biến chứng cấp tính tiến triển, có thể nguy hiểm đến tính mạng nhưng trong một thời gian. Điều trị tích cực bằng thuốc tiêm tĩnh mạch hoặc ngậm dưới lưỡi không được khuyến cáo vì có thể gây tai biến mạch não do thiếu máu não. Nên sử dụng các thuốc hạ áp thông thường, tối ưu hóa phác đồ đang điều trị hiện tại và theo dõi sát huyết áp, tình trạng người bệnh để xử trí tiếp.
2.8. Lập hồ sơ quản lí sức khỏe, tái khám và theo dõi
- Tất cả người bệnh tăng huyết áp cần được lập hồ sơ quản lí sức khỏe tại y tế cơ sở.
- Tái khám định kỳ 1 tháng 1 lần; tái khám ngay khi có bất thường.
- Làm xét nghiệm (sinh hóa máu, điện tâm đồ, soi đáy mắt, siêu âm tim …) 3-6 tháng 1 lần tùy theo tình trạng người bệnh (gửi tuyến trên hoặc labo xét nghiệm).
- Đánh giá hiệu quả điều trị: mức độ kiểm soát huyết áp, tác dụng phụ của thuốc và chi phí điều trị.
2.9. Tư vấn cho người bệnh
- Tư vấn về lợi ích của việc kiểm soát huyết áp: Nếu huyết áp không được kiểm soát trong thời gian dài, nó có thể làm tổn thương các mạch máu, làm tăng khả năng hình thành và phát triển các mảng xơ vữa, thành động mạch trở nên dày hơn, cứng hơn và ít có khả năng co dãn, dẫn đến các biến chứng: suy tim, nhồi máu cơ tim, bệnh tim thiếu máu cục bộ, đột quỵ, suy thận, bệnh về mắt… Nếu kiểm soát tốt huyết áp sẽ hạn chế biến chứng. Để kiểm soát tốt huyết áp cần tuân thủ điều trị (cả biện pháp không dùng thuốc và biện pháp dùng thuốc), không bỏ thuốc hoặc giảm liều.
- Tư vấn về yếu tố nguy cơ: Chỉ ra cho người bệnh biết nguy cơ tổng thể của họ là gì. Các biện pháp để kiểm soát yếu tố nguy cơ đó là gì. Nguy cơ tổng thể càng cao thì bệnh càng phức tạp và yêu cầu về kiểm soát bệnh càng nghiêm ngặt.
- Tư vấn về dùng thuốc và tác dụng không mong muốn của thuốc: Ức chế men chuyển có thể gây ho; chẹn canxi có thể gây hồi hồi đánh trống ngực, nhịp tim nhanh; lợi tiểu gây đái nhiều, mất kali…
- Tư vấn cho người bệnh tự theo dõi tại nhà: chỉ số huyết áp, đường máu, tác dụng phụ của thuốc, các triệu chứng mới xuất hiện.
2.10. Chuyển tuyến trên
- Tăng huyết áp lần đầu tiên phát hiện cần đánh giá các tổn thương cơ quan đích.
- Tăng huyết áp có nguy cơ tổng thể cao hoặc rất cao.
- Tăng huyết áp ở người dưới 40 tuổi; phụ nữ có thai; người ≥80 tuổi và sức khỏe
quá yếu.
- Có bệnh hoặc nghi ngờ có bệnh phối hợp: đái tháo đường, rối loạn mỡ máu, lao,
COPD, HIV/AIDS…
- Huyết áp tâm thu >180mmHg hoặc huyết áp tâm trương >120mmHg (cho thuốc trước khi chuyển).
- Có các triệu chứng mới xuất hiện: cơn đau thắt ngực, khó thở, đau tức ngực, tiếng thổi ở tim, nhìn mờ, đái ít, protein niệu, đau đầu, chóng mặt, buồn nôn, khó nói, méo miệng, yếu chi…).
- Huyết áp không đạt “mục tiêu” sau 03 tháng dùng thuốc mặc dù đã dùng phối hợp ≥3 thuốc trong đó có thuốc lợi tiểu, hoặc không dung nạp thuốc.
- Theo lịch hẹn của tuyến trên để kiểm tra định kỳ (biến chứng, chức năng gan, thận…)
|





