|
|||||||||

Co giật(Trở về mục nội dung gốc: ) |
||||||||
|
Co giật là một cấp cứu thần kinh thường gặp nhất ở trẻ em. Trong đó nặng nhất là cơn co giật liên tục khi cơn co giật cục bộ hay toàn thể kéo dài trên 30 phút hay nhiều cơn co giật liên tiếp nhau không có khoảng tỉnh. Biến chứng co giật là thiếu oxy não, tắc nghẽn đường thở gây tử vong. Nguyên nhân của co giật rất đa dạng, thường gặp nhất ở trẻ em là sốt cao co giật.
2.1. Công việc chẩn đoán
Tiền sử: - Sốt cao co giật - Động kinh - Rối loạn chuyển hóa. - Chấn thương đầu. - Tiếp xúc độc chất. - Phát triển tâm thần vận động. Bệnh sử: - Sốt, tiêu chảy, bỏ ăn. - Tính chất cơn giật: toàn thể, cục bộ toàn thể hóa hay khu trú, thời gian cơn giật.
- Tri giác. - Dấu hiệu sinh tồn: mạch, huyết áp, nhiệt độ, nhịp thở, tím tái, SaO2. - Dấu hiệu tổn thương ngoài da liên quan đến chấn thương. - Dấu hiệu thiếu máu. - Dấu hiệu màng não: cổ cứng, thóp phồng. - Dấu hiệu thần kinh khu trú.
- Công thức máu, ký sinh trùng sốt rét. - Ngoại trừ sốt cao co giật, các trường hợp khác: Đường huyết, Dextrostix, ion đồ Chọc dò tủy sống: sinh hóa, tế bào, vi trùng, Latex, IgM. Huyết thanh chẩn đoán viêm não (HI, Mac Elisa), virus EEG (nghi động kinh), Echo não xuyên thóp CT scanner não nếu nghi ngờ tụ máu, u não, áp xe não mà không làm được siêu âm xuyên thóp hoặc siêu âm có lệch M-echo.
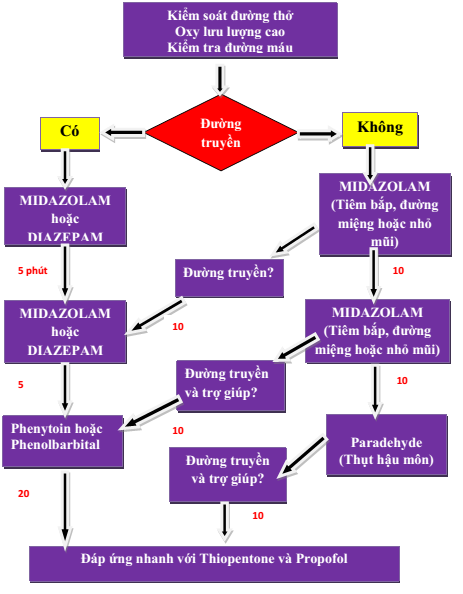
3.1. Nguyên tắc điều trị - Hỗ trợ hô hấp: thông đường thở và cung cấp oxy. - Cắt cơn co giật. - Điều trị nguyên nhân. 3.2. Điều trị ban đầu a. Hỗ trợ hô hấp: - Đặt bệnh nhân nằm nghiêng, đầu ngữa. - Đặt cây đè lưỡi quấn gạc (nếu đang giật). - Hút đàm. - Cho thở oxygen để đạt SaO2 92-96%. - Đặt NKQ giúp thở nếu thất bại với oxygen hay có cơn ngưng thở.
Diazepam: 0,2 mg/kg/liều TMC, có thể gây ngưng thở dù tiêm mạch hay bơm hậu môn vì thế luôn chuẩn bị bóng và mask giúp thở nhất là khi tiêm mạch nhanh. Trong trường hợp không tiêm mạch được có thể bơm qua đường hậu môn, liều 0,5mg/kg/liều. Nếu không hiệu quả sau liều Diazepam đầu tiên lập lại liều thứ 2 sau 10 phút, tối đa 3 liều. Liều tối đa: trẻ < 5 tuổi: 5mg; trẻ > 5 tuổi: 10mg.
Chuyển Hồi sức ngay khi dùng Diazepam tổng liều 1mg/kg mà chưa cắt cơn giật - Hoặc Midazolam liều 0,2 mg/kg/lần TM chậm. Nếu không áp ứng có thể lập lại liều trên. Liều Midazolam truyền duy trì: 1mg/kg/phút tăng dần đến khi có đáp ứng không quá 18mg/kg/phút - Trẻ sơ sinh ưu tiên chọn lựa Phenobarbital 15-20 mg/kg truyền tĩnh mạch trong 30 phút. Nếu sau 30 phút còn co giật có thể lập lại liều thứ hai 10 mg/kg.
- Co giật do sốt cao: Paracetamol 15 - 20 mg/kg/liều tọa dược. - Hạ đường huyết: Trẻ lớn: Dextrose 30% 2ml/kg TM. Trẻ sơ sinh: Dextrose 10% 2 ml/kg TM. Sau đó duy trì bằng Dextrose 10% TTM. - Hạ natri máu: Natri chlorua 3% (xem bài hạ Natri máu) - Tăng áp lực nội sọ nếu có (xem bài hôn mê). - Nguyên nhân ngoại khoa như chấn thương đầu, xuất huyết, u não: hội chẩn ngoại thần kinh 3.3. Điều trị tiếp theo Nếu co giật vẫn tiếp tục hoặc tái phát: - Phenytoin 15-20 mg/kg truyền tĩnh mạch chậm trong 30 phút tốc độ 0,5 - 1 mg/kg/phút, pha trong Natri Chlorua 9‰, nồng độ tối đa 10mg/ml. Cần monitor ECG, huyết áp để theo dõi biến chứng loạn nhịp và tụt huyết áp. Liều duy trì 5-10 mg/kg/ngày TMC chia 3 lần. Phenytoin dạng tiêm hiện chưa có tại các bệnh viện. - Nếu không có Phenytoin: Phenobarbital 20 mg/kg TMC trong vòng 15-30 phút qua bơm tiêm, cần lưu ý nguy cơ ngưng thở sẽ gia tăng khi phối hợp Diazepam và Phenobarbital. Liều duy trì 3-5 mg/kg/ngày, chia 2 lần. - Midazolam: tấn công 0,2 mg/kq sau đó duy trì 1mg/kg/phút, tăng liều dần để có đáp ứng (tối đa 18mg/kg/phút) - Nếu vẫn thất bại dùng: Diazepam truyền tĩnh mạch - Khởi đầu: liều 0,25mg/kg TM - Sau đó: 0,1mg/kg/giờ TTM qua bơm tiêm tăng dần đến khi đạt hiệu quả, liều tối đa 2 - 3mg/giờ. - Xem xét việc dùng Pyridoxine TM (Vitamin B6) ở trẻ < 18 tháng co giật mà không sốt và không đáp ứng với các thuốc chống co giật. Một số ca có đáp ứng sau 10 – 60 phút - Phương pháp gây mê: khi tất cả các thuốc chống động kinh trên thất bại, thuốc được chọn là Thiopental (Penthotal) 5 mg/kg TM chậm qua bơm tiêm. Sau đó truyền duy trì TM 2-4mg/kg/giờ qua bơm tiêm. Chỉ dùng Thiopental nếu có phương tiện giúp thở và cần theo dõi sát mạch, huyết áp, CVP (8-12 cmH20). Cần theo dõi sát nếu có dấu hiệu suy hô hấp thì đặt nội khí quản giúp thở ngay. - Thất bại với Thiopenthal có thể dùng thêm thuốc dãn cơ như Vecuronium 0,1 - 0,2mg/kg/liều TMC và phải đăt NKQ giúp thở. - Trường hợp không có thiopenthal, có thể chọn propofol thay thế, liều 1- 3mg/kg TMC 3-5 phút
4.1.Theo dõi: - Tri giác, mạch, huyết áp, nhịp thở, nhiệt độ, SaO2. - Tìm và điều trị nguyên nhân. - Theo dõi các xét nghiệm: đường huyết, ion đồ khi cần. |
||||||||
|
Tải về tài liệu chính https://bsgdtphcm.vn/api/upload/202103023312_QD-BYT_290444.doc .....(xem tiếp) |
||||||||

Trở về mục nội dung cha
Nội dung anh em:
- Các thời kỳ phát triển của trẻ
- Nhận biết và xử trí các dấu hiệu đe dọa chức năng sống ở trẻ em
- Cấp cứu cơ bản
- Tiếp cận chẩn đoán và xử trí bệnh nhi khó thở
- Ngưng thở ngưng tim
- Vận chuyển an toàn bệnh nhân trẻ em
- Nguyên tắc tiếp cận và xử lý ngộ độc cấp ở trẻ em
- Xử trí ong đốt ở trẻ em
- Rắn cắn
- Sốc tim trẻ em
- Sốc giảm thể tích tuần hoàn ở trẻ em
- Sốc phản vệ ở trẻ em
- Hạ đường huyết sơ sinh
- Tăng đường huyết sơ sinh
- Hội chứng hít phân su
- Tăng áp lực động mạch phổi dai dẳng ở trẻ sơ sinh
- Viêm ruột hoại tử sơ sinh
- Bệnh phổi mạn tính ở trẻ sơ sinh
- Vàng da tăng bilirubine gián tiếp
- Bệnh màng trong trẻ đẻ non
|
|
|
|
|

khai giảng ngày 14/12/2025
Phát triển kỹ năng điện tâm đồ - 3 tháng trực tuyến - thông tin chi tiết : đường dẫn
|