|
|||||||||

Suy hô hấp sơ sinh(Trở về mục nội dung gốc: ) |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Suy hô hấp cấp là sự rối loạn khả năng trao đổi khí giữa phế nang và mao mạch dẫn đến giảm O2 và/hoặc tăng CO2 trong máu động mạch.
- Bệnh nhu mô phổi: bệnh màng trong, cơn khó thở nhanh thoáng qua, hít nước ối phân su. - Bệnh màng phổi: tràn khí màng phổi, tràn dịch màng phổi, tràn dịch dưỡng chấp. - Tim mạch: bệnh tim bẩm sinh, cao áp phổi nguyên phát, thiếu máu hay đa hồng cầu. - Thần kinh: ngạt chu sinh (ngưng thở, xuất huyết não, phù não), mẹ dùng thuốc (thuốc mê, an thần), tổn thương thần kinh hoành, bệnh lý thần kinh cơ. - Nhiễm trùng: viêm phổi, nhiễm trùng huyết. - Chuyển hóa: toan chuyển hóa, hạ đường huyết, hạ thân nhiệt. - Bệnh lý ngoại khoa: hẹp mũi sau, teo thực quản, thoát vị hoành, hội chứng Pierre Robin. - Thanh quản: màng chắn thanh quản, u nhú thanh quản, mềm sụn thanh quản, liệt dây thanh âm. + Khí quản: mềm khí quản, hẹp khí quản. + U/kén phổi bẩm sinh. + Bất thường xương sườn, lồng ngực.
3.1. Lâm sàng Các yếu tố nguy cơ - Sinh non: nguy cơ bệnh màng trong, cơn ngưng thở. - Sinh già tháng: hít nước ối phân su. - Sinh mổ: chậm hấp thu dịch phế nang. - Sinh ngạt: nguy cơ hít. - Da nhuộm phân su: viêm phổi hít phân su. - Mẹ vỡ ối sớm, sốt trước hay trong lúc sinh, nước ối xấu hay có mùi hôi: viêm phổi. - Mẹ tiểu đường: ảnh hưởng tổng hợp surfactant: bệnh màng trong. - Trẻ bị lạnh, stress, bệnh lý khác: tăng tiêu thụ oxy. Khám lâm sàng: - Gồm 3 nhóm triệu chứng chính: + Thay đổi nhịp thở: thở nhanh > 60l/ph, hoặc thở chậm < 30l/ph. + Dấu hiệu thở gắng sức: phập phồng cánh mũi, rút lõm ngực, thở rên. + Tím khi thở khí trời: tím quanh môi, đầu chi hoặc toàn thân, đo SpO2< 90%. - Ngoài ra còn có những triệu chứng đáng chú ý khác: nhịp tim nhanh hay chậm, thay đổi tri giác, giảm phản xạ. - Mức độ suy hô hấp được đánh giá bằng chỉ số Silverman, dựa vào 5 tiêu chí lâm sàng sau:
Tổng số điểm: <3 đ : Không suy hô hấp 4-6đ : Suy hô hấp nhẹ >7-10đ : Suy hô hấp nặng 3.2. Cận lâm sàng - Công thức máu, CRP, cấy máu nếu nghi ngờ có nhiễm trùng huyết. - X quang phổi: phát hiện nguyên nhân gây suy hô hấp và các bệnh lý đi kèm. - Khí máu động mạch, mao mạch. - Đường, canxi. 3.3. Chẩn đoán xác định - Lâm sàng: thay đổi nhịp thở, khó thở, thở gắng sức. - PaO2 < 50-60 mmHg và/hoặc PaCO2 > 60mmHg, pH < 7,25. 3.4. Chẩn đoán phân biệt
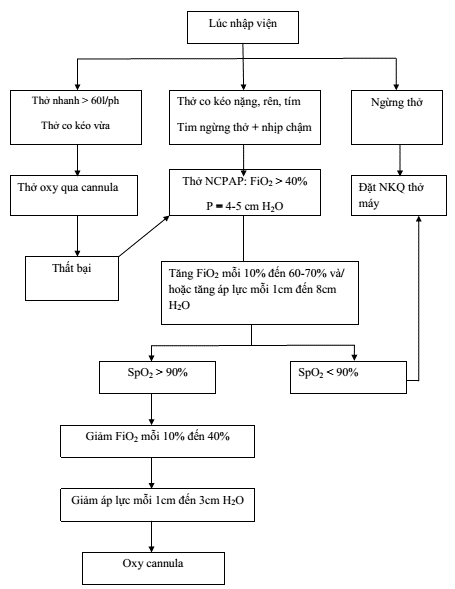
4.1. Nguyên tắc điều trị - Thông đường thở. - Cung cấp oxy. - Điều trị nguyên nhân. - Điều trị hỗ trợ. 4.2. Xử trí ban đầu - Thông đường thở: Giải quyết nguyên nhân gây tắc, chèn ép đường hô hấp. + Tắc mũi sau: Kích thích cho khóc hoặc đặt ống thông miệng hầu nhằm giúp thở qua miệng. Cần chuyên khoa tai mũi họng can thiệp. + Hút đờm nhớt. - Cung cấp oxy: + Chỉ định: + Thay đổi nhịp thở >60 l/p hoặc <30 l/p, kèm theo dấu hiệu thở gắng sức. + Hoặc tím tái. + Hoặc PaO2< 60mmHg (đủ tháng), PaO2<50 mmHg (non tháng). + Mục tiêu: Giữ SpO2 = 90-95% (đủ tháng và non tháng). + Nguyên tắc: Thực hiện khẩn trương, tích cực. Đảm bảo nồng độ oxy thích hợp, FiO2=100% nếu trẻ tím tái, sau đó giảm dần FiO2 xuống. + Phương pháp: Thở Oxy qua ống thông 2 mũi (cannula): 0,25 – 1 lít/phút. Thở áp lực dương liên tục qua mũi (NCPAP) khi: + SHH do bệnh lý tại phổi thất bại với oxy: + Các dấu hiệu lâm sàng của SHH không cải thiện với oxy qua thông mũi. + Cơn ngưng thở kéo dài không cải thiện với oxy, thuốc kích thích hô hấp. + SpO2< 85-90% (PaO2< 50-60mmHg) với thở oxy qua ống thông mũi. + Thở không hiệu quả, thở nông nhanh hoặc gắng sức nhiều. + Tràn khí màng phổi sau khi đã được dẫn lưu. Thở máy: Nếu thở NCPAP với FiO2=60-70% mà không duy trì được PaO2>50-60mmHg hay trẻ ngưng thở, hoặc ngưng thở kéo dài phải bóp bóng hỗ trợ ở trẻ non tháng nhiều hơn 3 lần/giờ mặc dù đã sử dụng NCPAP và cafein. 4.3. Điều trị nguyên nhân - Các bệnh lý cần can thiệp ngoại khoa: thoát vị hoành, teo thực quản, teo tịt lỗ mũi sau… - Các bệnh lý nội khoa có xử trí đặc hiệu: + Viêm phổi hít phân su: bơm surfactant. + Tràn khí màng phổi: lượng nhiều cần dẫn lưu. + Ngộ độc Morphin hoặc dẫn xuất Morphin: Dùng Naloxone 0,1mg/kg/lần TM. + Cơn ngưng thở ở trẻ sinh non: Cafein citrate 20mg/kg liều tấn công, 5mg/kg/ngày liều duy trì TM hoặc uống. + Bệnh màng trong: bơm surfactant, thở NCPAP. 4.4. Xử trí tiếp theo - Đảm bảo khả năng phân bố oxy cho mô và tế bào: + Sốc: bồi hoàn thể tích tuần hoàn. + Chỉ định truyền máu theo tuổi thai và bệnh chính. - Điều trị toan máu: Chỉ bù Bicarbonate khi có toan chuyển hóa nặng (pH< 7,2) và không kèm toan hô hấp. 4.5. Điều trị hỗ trợ - Đảm bảo môi trường nhiệt độ thích hợp. - Cung cấp oxy ẩm, ấm. - Cung cấp đủ năng lượng, tùy tình trạng bệnh có thể bơm sữa qua sonde dạ dày hoặc nuôi bằng đường tĩnh mạch. - Điều trị nhiễm trùng: Bằng các loại kháng sinh phổ rộng. 5.PHÒNG BỆNH - Thực hiện tốt hồi sức tại phòng sinh, xử trí ngạt. - Phòng ngừa hít, sặc, chống trào ngược. - Sử dụng corticoid trước sinh cho bà mẹ mang thai 24 -34 tuần có nguy cơ sinh non trong 7 ngày tới để phòng ngừa bệnh màng trong: dùng 2 liều Betamethason 12mg (TB) 24 giờ/lần hoặc 4 liều Dexamethasone 6mg (TB) 12giờ/lần.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Tải về tài liệu chính https://bsgdtphcm.vn/api/upload/202103023312_QD-BYT_290444.doc .....(xem tiếp) |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
📄 Cau truc noi dung
Bai cung chu de:
- Các thời kỳ phát triển của trẻ
- Nhận biết và xử trí các dấu hiệu đe dọa chức năng sống ở trẻ em
- Cấp cứu cơ bản
- Tiếp cận chẩn đoán và xử trí bệnh nhi khó thở
- Ngưng thở ngưng tim
- Vận chuyển an toàn bệnh nhân trẻ em
- Nguyên tắc tiếp cận và xử lý ngộ độc cấp ở trẻ em
- Xử trí ong đốt ở trẻ em
- Rắn cắn
- Sốc tim trẻ em
- Sốc giảm thể tích tuần hoàn ở trẻ em
- Sốc phản vệ ở trẻ em
- Hạ đường huyết sơ sinh
- Tăng đường huyết sơ sinh
- Hội chứng hít phân su
- Tăng áp lực động mạch phổi dai dẳng ở trẻ sơ sinh
- Viêm ruột hoại tử sơ sinh
- Bệnh phổi mạn tính ở trẻ sơ sinh
- Vàng da tăng bilirubine gián tiếp
- Bệnh màng trong trẻ đẻ non
Kien thuc nhanh
|